Bare i Europa ble 800.000 kvinner behandlet for infertilitet i 2014, og antallet er økende. IVF Fit, med utspring fra Oslo universitetssykehus er snart klar med et produkt som vil forbedre behandlingen.
Pasienter som får in vitro-behandling (se faktaboks) får injisert follikkelstimulerende hormon (FSH) som styrker eggproduksjonen. Doseringen er vanskelig å bestemme. For legene er det nærmest en form for kvalifisert gjetning. Om doseringen er for høy eller for lav må ofte behandlingen må gjentas.
Hormonbehandlingen er anstrengende for pasienten, som kan oppleve plager forbundet med menstruasjon i sterkere grad og over lengre tid.


– Det er tilfeller der pasienter får mer enn ti runder med hormonbehandling i privatklinikker. I det offentlige er det bare mulig å få tre runder, unntaksvis fire. Målet er å få 8-12 egg av god kvalitet, men i 20-23 prosent av tilfellene må behandlingen avbrytes og gjentas fordi hormondoseringen ikke var optimal. Vi har økt treffsikkerheten med 24 prosent, forteller Ana Lobato Pascual.
Forbereder produksjon
I det offentlige helsevesenet er ikke problemer med å bli gravid anerkjent som den sykdommen det er
Ana Lobato Pascual, forskningskoordinater ved Rikshospitalet, gründer og leder av IVF Fit AS
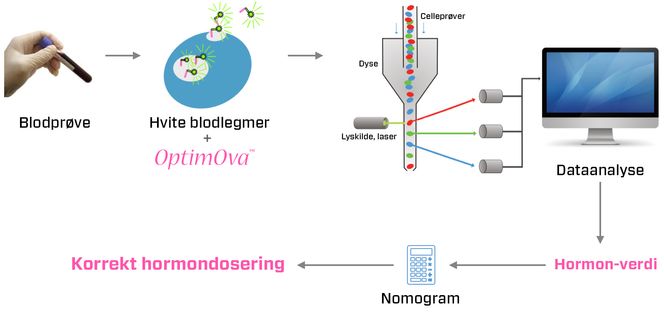
Hun er daglig leder i IVF Fit, og forskningskoordinator ved Rikshospitalet. Løsningen er en enkelt blodprøve, en analyse og en algoritme som regner ut korrekt dosering (se prinsippskisse). Lobato forteller at det er gjort kliniske forsøk på mer enn 300 pasienter på Rikshospitalet. Planen er at produktet skal komme i produksjon og salg i løpet av neste år, kanskje tidlig i 2021.
Lobato er i samtaler med biotek-selskapet Diatec Monoclonals i Forskningsparken om produksjon. Hun sier prøvesettet er rimelig å produsere, men endelig pris er ikke satt. Tilbudet vil i første omgang gå til private klinikker.
– Tre fjerdedeler av behandlingene skjer i private klinikker. I det offentlige helsevesenet er ikke problemer med å bli gravid anerkjent som den sykdommen det er. Det er vel dokumentert at det går ut over livskvaliteten til de som rammes, sier Lobato.
Bak IVF Fit ligger et omfattende arbeid fra det medisinske fakultetet ved Universitet i Oslo med kulturendring som mål. Løsningen stammer fra forskning gjort av professor Peter Fedorcsàk i 2008, uten at det resulterte i videre utvikling. I 2017 ble Ana Lobato Pascual plukket ut til å være med i Helseinnovatørskolen.
En vekker
Det inkluderte et opphold ved Copenhagen Business School, der ble hun plassert i gruppe sammen med tre andre. Det var Krister Andersson, forsker innen nevrale systemer og Vidar Ulset, doktorgradsstipendiat ved Psykologisk institutt – begge ved UiO. Den siste deltakeren var Mei Lim Ling, post.doc ved Karolinska Institutet i Stockholm.
Alle hadde med seg sitt eget prosjekt, men fertilitetsprosjektet til Lobato var det de valgte å jobbe videre med. Det resulterte i at selskapet ble stiftet, og alle fire er på eiersiden sammen med professor Fedorcsàk, som leder fertilitetsklinkikken ved Rikshospitalet.
– Det var en vekker. Som forskere er vi mest opptatt av publisering i vitenskapelige tidsskrifter. Vi er ikke vant til å tenke på produkter og kommersialisering. Vi lærte om å undersøke markeder, regulatoriske begrensninger, produksjon og å snakke med investorer.
Fra forskning til produkt

Helseinnovatørskolen tilbyr utdanning i entreprenørskap, innovasjon og gründervirksomhet til forskere ved det medisinske fakultet. Målet er å heve flere forskningsresultater fra vitenskapelige publiseringer til kommersielle produkter. Det startet i 2016 som et enkelt kurs til yngre forskere. Siden er det utvidet til både grunnleggende og videregående kurs, samt et eget kurs for etablerte professorer. Initiativet kom fra UiO, og både NTNU og Karolinska Institutet i Stockholm er nå med på eiersiden. Universitetene i Bergen og Tromsø kan også la sine forskere ta innovatørutdanningen.
.png)

Det pågår en kulturendring i akademia. Innovasjon og kontakt med industri og næringsliv får økt oppmerksomhet
Hilde Nebb, visedekan ved Det medisinske fakultet, UiO
– Det pågår en kulturendring i akademia. Innovasjon og kontakt med industri og næringsliv får økt oppmerksomhet. Vi har ingen tradisjon for å se verdiskaping som en del av forskningen vi gjør, sier professor Hilde Nebb, visedekan for innovasjon og internasjonalisering ved Det medisinske fakultet, UiO.
Ved Universitetet i Oslo er det kun det matematisk-naturvitenskapelige fakultet og medisin som har ledere på dekan-nivå med dedikert ansvar for innovasjon.
Bjarte Reve ved Nansen Neuroscience Network samarbeider med Det medisinske fakultet om utviklingen, og er daglig leder av Helseinnovatørskolen. Han forteller at en rekke store internasjonale selskaper innen medisin og helse stiller som mentorer.
– Vi har 60 plasser på grunnkurset, så kan 20 gå videre til trinn to. Da får de mentorer fra industri og næringsliv. Ved siste runde hadde vi 80 søkere. Jeg ønsker meg flere, sier Reve.
Også Reve legger vekt på at det er en kulturendring på gang i akademia, og det bidro til at Helseinnovatørskolen startet det tredje kurset, for professorene.
– Vi fikk tilbakemeldinger om at enkelte professorer var noe tilbakeholdne til innovasjon og kommersialisering, sier Reve.
Krever verdiskaping
Hilde Nebb bekrefter at veien mot økt kommersialisering fra forskning ikke alltid er like enkel.
– Men vi akademikere kommer ikke utenom at verdiskaping er et krav fra samfunnet. Derfor jobber vi nå for å øke samarbeidet med industri og næringsliv. Vi må også jobbe tettere mot instituttene og myndighetene.
Vi fikk tilbakemeldinger om at enkelte professorer var noe tilbakeholdne til innovasjon og kommersialisering
Bjarte Reve, leder av Nansen Neuroscience Network
Reve skyter inn at de medisinske miljøene også må bli flinkere til å samarbeide tverrfaglig med forskere på det matematisk-naturvitenskapelig fakultet og NTNU.
– Det er den veien det går, du kan kanskje klare deg med bare leger hvis du skal lage en tradisjonell medisin, men ikke ellers, sier Reve.
For å få det til har UiO Livsvitenskap i samarbeid med Nansen Neuroscience Network, Oslo Cancer Cluster, The Life Science Cluster, Norwegian Inflammation Network og Norway Health Tech samt Legemiddelindustrien, ShareLab og Statens legemiddelverk startet programmet Spark inspirert av Stanford University. Spark er et toårig innovasjonsprogram der IVF Fit er ett av 17 prosjekter.
– Vi har fått støtte fra Spark-programmet. Det hadde vi ikke fått om vi ikke først hadde vært gjennom Helseinnovatørskolen. Nå har vi lært å se vårt eget arbeid fra ståstedet til investorer, produksjonsmiljøer og ikke minst pasienter, sier Lobato.
Assistert befruktning
Verdens første «prøverørsbarn» ble født i Storbritannia i 1978. Det første barnet unnfanget ved assistert befruktning i Norge ble født i 1984. Til nå er nærmere 40.000 barn født etter assistert befruktning her i landet. Årlig øker antallet med mer enn 2000.
IVF-behandling, in vitro-fertilisering, starter med hormonstimulering. Deretter tas eggene ut og legges i petriskåler der de befruktes med sædceller. Nå er det ikke lenger eggceller og sædceller, men embryoer. Embryoet føres inn i livmoren, og om alt har gått bra vil en graviditetstest gi positivt utslag.
Ved IVF-behandling er suksessraten 35 prosent for hver behandlingssyklus. Tallene stammer fra ESHRE, European Society of Human Reproduction and Embrylogy, fra 2014. Totalt lykkes behandlingen i mindre enn 70 prosent av tilfellene.
Det finnes ytterligere to former for assistert befruktning: Inseminasjon, der sæd føres inn i kvinnens livmor, og mikroinjeksjon, også kalt ICSI (intracytoplasmatisk spermieinjeksjon), der én sædcelle injiseres i en eggcelle.



